La colonna vertebrale è un sistema biocinematico unico; è in grado di sopportare carichi senza danni ma, come ogni struttura, si usura nel tempo. In giovane età, uno stato stabile viene mantenuto grazie alle rapide capacità rigenerative, ma dopo 50 anni la loro riserva svanisce gradualmente, il che porta alla formazione dell'osteocondrosi.
L'osteocondrosi è la patologia degenerativa-distrofica più comune della colonna vertebrale che, man mano che progredisce, si diffonde alle strutture vicine del segmento spinale.
Teorie dello sviluppo
L'eziologia dell'osteocondrosi è sconosciuta. Teorie attualmente esistenti sullo sviluppo di questa malattia:
- Metabolico.Cambiamenti nel metabolismo del disco vertebrale dovuti alla sua disidratazione (la quantità di acqua in giovane età è dell'88%, con l'età il contenuto di acqua diminuisce al 60%).
- Vascolare.Cambiamenti nella circolazione spinale (si verificano in età adulta, ma è possibile uno sviluppo precedente a causa di lesioni, disturbi metabolici, infezioni).
Queste teorie sono talvolta combinate in una sola: l'involuzione, che si basa su una violazione del trofismo, specialmente in quei tessuti in cui non sono presenti vasi. Durante l'infanzia nei dischi intervertebrali è presente una rete vascolare, ma dopo la completa formazione dell'architettura della colonna vertebrale, questa rete viene chiusa dal tessuto connettivo.
- Teoria ormonalepiù controverso. Lo stato ormonale gioca un certo ruolo nello sviluppo dell'osteocondrosi, ma non è appropriato riferirsi solo ai livelli ormonali. Questa teoria è più rilevante per le donne in postmenopausa.
- Teoria meccanicaparla della connessione tra l'insorgenza dell'osteocondrosi e il sovraccarico di alcune parti della colonna vertebrale.
- Teoria delle anomalie- un caso isolato dalla teoria meccanica. Anomalie dei corpi vertebrali, fusione dei corpi, mancata fusione dell'arco dovuta a biomeccanismo improprio stimolano il sovraccarico dei dischi vertebrali e causano la distruzione del tessuto osseo.
Queste teorie hanno il diritto di esistere, ma nessuna di esse è universale. È più corretto chiamare l'osteocondrosi una malattia multifattoriale, caratterizzata da predisposizione genetica e fattori provocatori.
Fattori che contribuiscono allo sviluppo della malattia
- Fattore di gravità:per la colonna vertebrale, qualsiasi spostamento non fisiologico non è altro che un fattore scatenante di molte reazioni muscolari.
- Fattore dinamico: quanto maggiore e lungo è il carico sulla colonna vertebrale, tanto più e a lungo è soggetta a traumi (persone soggette a posizioni forzate a lungo termine; sollevamento costante di oggetti pesanti).
- Fattore dismetabolico:nutrizione insufficiente della colonna vertebrale a causa di disturbi autoimmuni, effetti tossici.
È noto che mangiare cibo da piatti di alluminio porta al suo accumulo nelle ossa, che successivamente contribuirà alla formazione dell'osteocondrosi. Mangiare cibo da piatti realizzati in lega di alluminio e ferro ha un effetto negativo sul corpo umano. Durante la preparazione del cibo, le microparticelle entrano nel tratto gastrointestinale e, poiché contengono anche piombo, questo metallo si accumula nel corpo, l'intossicazione con cui si esprime la neuroosteofibrosi (cambiamenti difettosi nel tessuto all'incrocio tra tendine e muscolo).
- Fattore genetico.Ogni persona ha un livello individuale di flessibilità, che è direttamente correlato al rapporto delle fibre nel tessuto connettivo (collagene ed elastina) ed è ereditato geneticamente. Nonostante tutto quanto sopra, esistono delle norme nel rapporto delle fibre; le deviazioni portano ad un'usura più rapida della colonna vertebrale.
- Fattore biomeccanico– movimenti non fisiologici nella superficie articolare della colonna vertebrale. Ciò è causato dall'atrofia muscolare (il sintomo clinico è il dolore che appare quando ci si piega e si gira).
- Fattore asettico-infiammatorio– molto spesso un rapido processo infiammatorio nei dischi intervertebrali. Si formano microdifetti nella colonna vertebrale a causa della malnutrizione del disco spinale. In questi microdifetti si formano aree di tessuto morto.
Sintomi di osteocondrosi della colonna vertebrale
Il sintomo principale dell'osteocondrosi è il mal di schiena, che può essere costante o periodico, doloroso o acuto, molto spesso si intensifica con movimenti improvvisi e attività fisica.
L’osteocondrosi è una malattia comune tra gli atleti. Deriva da una discrepanza tra capacità fisiologiche e carichi motori, che contribuiscono ai microtraumi e all'usura del tessuto spinale.
La localizzazione dei sintomi dipende in gran parte dalla parte della colonna vertebrale in cui si verifica il processo patologico (cervicale, toracica, lombosacrale). Se il processo patologico è localizzato in più parti, questa condizione è chiamata osteocondrosi mista.
- dolore doloroso al collo, alla parte posteriore della testa, alle spalle e alle braccia, intorpidimento delle dita, debolezza muscolare;
- a volte mal di testa, vertigini, macchie davanti agli occhi o diminuzione dell'acuità visiva.
- più spesso dolore notturno alla schiena, al cuore, al torace, all'addome;
- intorpidimento e debolezza degli arti;
- a volte difficoltà a respirare.
- dolore periodico e doloroso nella parte bassa della schiena, che si irradia all'osso sacro, alle gambe (a seconda dei movimenti);
- formicolio alle gambe.
il dolore è stabile o si diffonde a tutte le parti della colonna vertebrale.
- emicrania;
- distonia vegetativa-vascolare;
- ipertensione arteriosa.
- patologie degli organi interni;
- nevralgia intercostale.
mielopatia da compressione (compressione del midollo spinale da parte di varie neoplasie).
tutte le complicazioni possibili con l'osteocondrosi cervicale, toracica, lombosacrale.
Fasi dell'osteocondrosi
- I dischi intervertebrali perdono elasticità e flessibilità.
- Raddrizzamento della lordosi fisiologica.
- Mobilità patologica e sublussazioni delle vertebre.
- Altezza ridotta dei dischi intervertebrali.
Diagnosi differenziale
- Infarto miocardico acuto.Il dolore è concentrato nella zona del cuore e solo da lì si irradia (si diffonde) al collo, alla mascella inferiore e al braccio. La malattia esordisce senza motivo o dopo l'attività fisica con la comparsa di dolori compressivi non associati al movimento della colonna vertebrale. Dopo mezz'ora, il dolore raggiunge il massimo, la persona sviluppa mancanza di respiro e paura della morte. La diagnosi è confermata da un elettrocardiogramma (ECG) e dai marcatori di necrosi miocardica.
- Emorragia subaracnoidea(emorragia tra aracnoide e pia madre del cervello). In alcuni casi, a causa dell'effetto tossico del sangue versato sulle radici spinali, può verificarsi un forte dolore alla colonna vertebrale. Il principale segno clinico è la presenza di sangue nel liquido cerebrospinale.
- Anomalie spinali.Esame minimo: radiografia del cranio e della colonna cervicale in proiezioni frontali e laterali. Le anomalie più comuni della colonna vertebrale sono: fusione dell'atlante (la prima vertebra cervicale) con l'osso occipitale, depressione dei bordi del foro occipitale nella cavità cranica, fusione delle vertebre, cambiamenti nella forma e dimensione delle vertebre.
- Linfoadenite cervicalepuò anche essere accompagnato da dolore al collo, talvolta aggravato dal piegarsi e dal girarsi. Fare una diagnosi non è difficile: linfonodi ingrossati e dolorosi; storia di frequenti mal di gola.
- Mieloma multiplo.Il dolore alla colonna vertebrale si manifesta gradualmente, sullo sfondo di una progressiva perdita di peso e di febbre periodica. Il principale segno di laboratorio sono le proteine nelle urine.
- Tumore o metastasi nella colonna vertebrale.Le prove a favore di una neoplasia maligna sono: perdita progressiva di peso corporeo, cambiamenti di laboratorio, nonché ecografia delle fonti di metastasi: reni, polmoni, stomaco, tiroide, prostata.
- Poliartrite reumatica e infettiva-allergicadifferenziato in base all'anamnesi medica, alla temperatura corporea moderatamente elevata e al danno predominante alle grandi articolazioni.
- Depressione mascherata. I pazienti "impongono" patologie inesistenti (in questo contesto, sintomi di osteocondrosi), il tentativo di spiegare loro l'essenza di ciò che sta accadendo si scontra con un muro di incomprensioni. I segni della depressione mascherata sono: diminuzione dell'umore, della concentrazione e delle prestazioni; disturbi del sonno e dell'appetito; pensieri e azioni suicide.
- Ulcera peptica dello stomaco e del duodeno, pancreatite e colecistitevengono diagnosticati utilizzando la connessione del dolore con l'assunzione di cibo, test di laboratorio (FGDS, esame del sangue generale, esame del sangue biochimico, attività degli enzimi pancreatici, esame ecografico degli organi addominali).
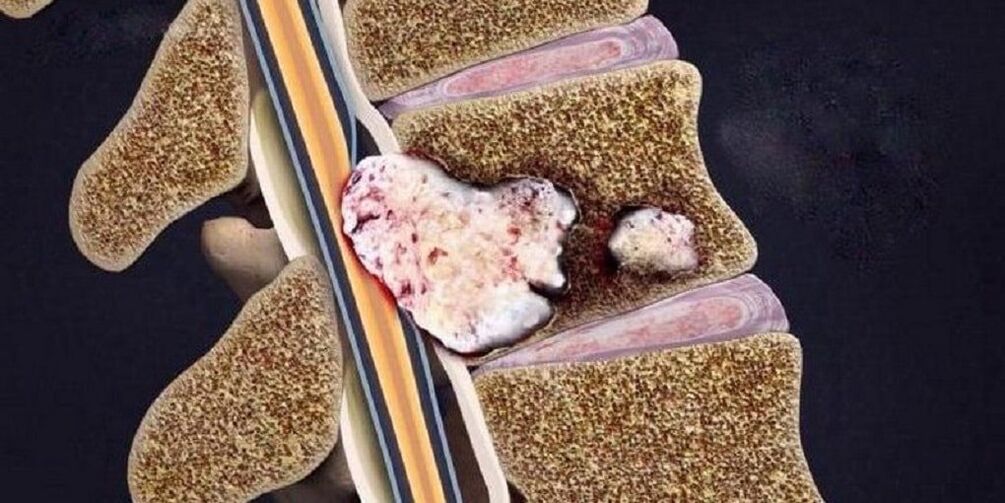
Diagnosi di osteocondrosi
- Molto spesso, un paziente si lamenta con un neurologo, che raccoglie un'anamnesi della vita e della malattia del paziente e conduce un esame neurologico. Un neurologo esamina la colonna vertebrale in tre opzioni (in piedi, seduto e sdraiato). Quando si esamina la schiena, prestare particolare attenzione alla postura, agli angoli inferiori delle scapole, alle creste delle ossa iliache, alla posizione dei cingoli scapolari e all'espressione dei muscoli della schiena. Durante la palpazione vengono determinati la deformazione, il dolore e la tensione muscolare.
- Quando si stabilisce una diagnosi di osteocondrosi, è necessaria un'ulteriore consultazione con specialisti specializzati per escludere patologie con sintomi simili (cardiologo, terapista, reumatologo).
- Esecuzione di esami di laboratorio obbligatori (esame del sangue generale, analisi generale delle urine, esame del sangue biochimico).
- Gli studi di conferma sono strumentali:
- radiografia della colonna vertebrale in due proiezioni– il metodo più semplice per identificare i cambiamenti nella colonna vertebrale (restringimento dello spazio tra le vertebre);
A seconda del grado, sulle radiografie sono visibili vari cambiamenti:
Grado Primo Secondo Terzo Il quarto Segni a raggi X Nessun segno radiologico. Cambiamenti nell'altezza dei dischi intervertebrali. Protrusione (sporgenza nel canale spinale) dei dischi intervertebrali o addirittura prolasso (perdita). Formazione di osteofiti (escrescenze ossee marginali) nel punto di contatto delle vertebre. - tomografia computerizzata (TC) e risonanza magnetica nucleare (MRI)– utilizzato non solo per identificare cambiamenti nella colonna vertebrale, ma anche per determinare patologie in altri organi;
- USDG MAG (Dopplerografia ad ultrasuoni delle principali arterie della testa)– esame ecografico del sistema circolatorio della testa e del collo, che consente di diagnosticare il grado di alterazione dei vasi sanguigni il più presto possibile.
- radiografia della colonna vertebrale in due proiezioni– il metodo più semplice per identificare i cambiamenti nella colonna vertebrale (restringimento dello spazio tra le vertebre);
Quali metodi di trattamento esistono per l'osteocondrosi?
Terapia farmacologicadeve essere strettamente individuale e differenziato, la prescrizione dei farmaci viene effettuata dal medico dopo la diagnosi.
I principali farmaci utilizzati nel trattamento dell'osteocondrosi:
- Il sollievo dal dolore viene effettuato con l'aiuto di analgesici e farmaci antinfiammatori non steroidei (FANS). Il trattamento con i FANS dovrebbe essere il più breve possibile; 5-7 giorni sono sufficienti per alleviare il dolore. Se il dolore è scarsamente controllato ed è necessaria una dose costante di farmaci che alleviano il dolore, si possono assumere inibitori selettivi della COX-2.
- Gli antispastici riducono il dolore e alleviano gli spasmi muscolari.
- Metodo transcutaneo per alleviare il dolore: unguento, il cui principio attivo è un FANS; crema anestetica; applicazioni con farmaci antinfiammatori e analgesici; per un maggiore effetto vengono aggiunti corticosteroidi.
- Trattamento destinato a rigenerare un nervo infiammato o compresso, nonché a migliorare la microcircolazione sanguigna: vitamine del gruppo B, farmaci neuroprotettivi, acido nicotinico.
- Condroprotettori orali – glucosamina, condroitin solfato. Aiutano a fermare i cambiamenti distruttivi nella cartilagine se assunti regolarmente. I condroprotettori sono integrati nella struttura del tessuto cartilagineo, aumentando così la formazione della matrice ossea e riducendo la distruzione delle articolazioni. La composizione più favorevole: condroitin solfato + glucosamina solfato + glucosamina cloridrato + farmaci antinfiammatori non steroidei (FANS). Questi farmaci sono chiamati condroprotettori combinati.
Metodi di trattamento non farmacologici:
Misure neuroortopediche.Un punto importante nel trattamento dell'osteocondrosi è l'adesione a un regime razionale di attività fisica. Stare a lungo a letto e fare una minima quantità di attività fisica non solo non porta benefici alla colonna vertebrale, ma porta anche a un sintomo permanente: il mal di schiena.
Esercizio terapeutico (terapia fisica)viene prescritto quando il paziente è in condizioni soddisfacenti (soprattutto durante il periodo in cui i segni della malattia diminuiscono), l'obiettivo principale è rafforzare il corsetto muscolare.
Per prevenire le cadute, migliorare la coordinazione dei movimenti e il funzionamento dell'apparato vestibolare (rilevante per i pazienti anziani), nella terapia fisica vengono utilizzati dischi di bilanciamento, piattaforme e percorsi.
Terapia manualecon un forte dolore al collo. Viene prescritto con particolare vigilanza e secondo rigorose indicazioni. L’obiettivo principale è eliminare i cambiamenti patobiomeccanici nel sistema muscolo-scheletrico. Il motivo principale per prescrivere la terapia manuale è la tensione patologica dei muscoli paravertebrali. Non dimenticare una serie di controindicazioni per questo tipo di trattamento, che sono rilevanti per l'osteocondrosi: osteofiti massicci (escrescenze patologiche sulla superficie del tessuto osseo), che si formano al 4o stadio di sviluppo di questa patologia.
Procedure fisioterapeutiche nel periodo acuto:
- ultrasuoni;
- fonoforesi;
- irradiazione ultravioletta;
- correnti impulsive;
- stimolazione neuroelettrica.
Procedure fisioterapeutiche nel periodo subacuto:
- elettroforesi;
- magnetoterapia.
Massaggio.Di tutti i tipi, viene utilizzato un massaggio superficiale e rilassante con elementi di sfregamento. Non appena il sintomo doloroso viene alleviato con l'aiuto del massaggio, si passa dolcemente a elementi di sfregamento più intensi. Quando si padroneggia la tecnica del massaggio con digitopressione (locale), viene data preferenza a questo tipo.
La questione degli interventi chirurgici viene decisa rigorosamente individualmente, a seconda delle indicazioni e delle condizioni del paziente.

Azioni preventive

- Selezione competente dei mobili (soprattutto sul posto di lavoro). La sedia da lavoro è costituita da uno schienale piatto e solido. Il letto comprende un materasso di moderata durezza, un cuscino di media morbidezza (se possibile, materasso e cuscino ortopedici).
- Correzione della vista, della postura, del morso.
- Selezione razionale delle scarpe (particolarmente importante per i conducenti). La dimensione massima del tacco è di 5 cm.
- Indossare una cintura di fissaggio, una benda o un corsetto durante il lavoro.
- Correzione dei movimenti: evitare piegamenti e giramenti, sollevare pesi con la schiena dritta e le gambe piegate alle ginocchia.
- Cambiare la posizione del corpo più spesso: non stare in piedi o seduti a lungo.
- Una corretta alimentazione: limitare la quantità di cibi dolci, salati, grassi e piccanti. Il cibo più pericoloso per le ossa è lo zucchero bianco, poiché sottrae calcio dal tessuto osseo. La dieta dovrebbe includere frutta, bacche, verdura, uova, noci, carne, rognoni, fegato, pesce, legumi e latticini.
- Proteggiti dagli sbalzi termici; l'acqua calda nel bagno, nella sauna, nella piscina, ecc. è particolarmente pericolosa, poiché rilassa i muscoli della schiena e anche un piccolo infortunio in questo stato non si fa sentire, ma porta a conseguenze tragiche per la salute. colonna vertebrale e anche in generale per il sistema muscolo-scheletrico.
- Le procedure idriche non sono solo una misura preventiva, ma anche terapeutica. Il nuoto combina lo stretching e il rilassamento dei muscoli.
- Trattamento delle malattie croniche.
- Vacanza attiva e regolare.
Esempi di esercizi efficaci per prevenire l'osteocondrosi cervicale, che possono essere eseguiti direttamente sul posto di lavoro:
- seduto su una sedia, guardando avanti. La spazzola copre e sostiene la mascella inferiore. Premendo la testa in avanti e verso il basso attraverso la resistenza (fase di tensione); rilassando e allungando i muscoli del collo, spostare lentamente la testa all'indietro (fase di rilassamento);
- seduto su una sedia, guardando avanti. Il palmo destro è sulla guancia destra. Inclina lentamente la testa verso sinistra, prova a toccare la nostra spalla sinistra con l'orecchio e rimani in questa posizione per 3-5 secondi. Palmo sinistro sulla guancia sinistra e fare lo stesso, rispettivamente, sulla spalla destra;
- seduto su una sedia, guardando avanti. Le mani sono sulle ginocchia. Incliniamo la testa a destra, la teniamo trattenuta per 5-7 secondi e molto lentamente torniamo alla posizione di partenza. Quindi incliniamo la testa a sinistra e, di conseguenza, facciamo lo stesso.
Conclusione
L'alta frequenza e il significato sociale dell'osteocondrosi determinano l'interesse scientifico per questo problema. La malattia colpisce non solo gli anziani, ma si manifesta sempre più tra i giovani, il che attira l'attenzione di neurologi, neurochirurghi, traumatologi ortopedici e altri specialisti. La diagnosi tempestiva e il trattamento adeguato di questa patologia garantiscono l'adattamento sociale e la qualità della vita futura.














































